زخم پای دیابتی؛ یکی از مشکلات رایجی است که در هنگام مواجهه با بیماری دیابت، افراد با آن درگیر شده و در حال حاضر متخصصان عفونی، دیابتولوژیست ها، کارشناسان زخم و جراحان تلاش میکنند تا این مشکل را برطرف کنند. زیرا زخم پای دیابتی کیفیت زندگی بیمار را کاهش میدهد. از مهمترین عارضههای مزمن بیماری دیابت میتوان به عفونت زخم پا و عدم ترمیم زخم اشاره کرد.
این عوارض بهعنوان دلیل قابل توجهی در مرگ و میر بیماران دیابتی در نظر گرفته میشود. درنتیجه، عوارض مزمن و همچنین بروز زخم تبدیل به یک مشکل جهانی شده و یک مشکل عمده پزشکی نیز است.
زخم پای دیابتی؛ یکی از ناراحتکنندهترین و شایعترین عوارض بیماری دیابت محسوب میشود. از اصلیترین عوامل سبب شناختی، آسیب اعصاب محیطی و بیماری عروق محیطی است. مجموعهای از مکانیسمها مانند کاهش جریان خون محیطی و کاهش رگزایی موضعی در بروز این مشکل و حاد شدن آن تأثیر دارند.
عوامل تاثیرگذار در دیر خوب شدن زخمهای دیابتی
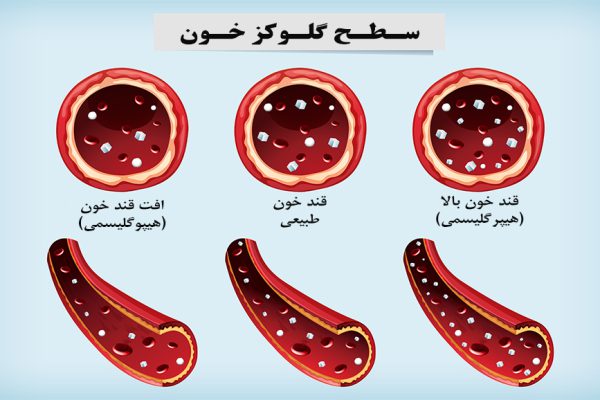
- بالا بودن سطح قندخون
بالا بودن میزان قندخون سبب اختلال در رساندن اکسیژن و مواد مغذی به سلولها، کارکرد نادرست سیستم ایمنی، افزایش التهاب سلولها و آسیب به اعصاب حسی میشود. - مشکل گردش خون
یکی دیگر از عواملی که در دیر خوب شدن زخمهای افراد دیابتی اثرگذار است، مشکلات گردش خون است. انسداد و گرفتگی عروق موجب کاهش خونرسانی به زخمها میگردند.
 نوروپاتی و زخمهای افراد دیابتی
نوروپاتی و زخمهای افراد دیابتی
نوروپاتی به دلیل افزایش سطح قندخون ایجاد میشود. قندخون بالا، آسیبهای عصبی و عروقی را به دنبال خواهد داشت. نوروپاتی موجب میشود که به مرور زمان، عضلات درگیر حس خود را از دست بدهند. بخشهایی از بدن که به این عارضه دچار شوند، در صورت ایجاد زخم هیچ حسی را برای فرد بهوجود نمیآورند و فرد از زخم خود باخبر نمیشود.- عفونت و زخمهای دیابتی
افزایش سطح قندخون سبب افزایش احتمال ابتلا به عفونت میشود. گلوگز اضافی که در خون وجود دارد، بستر مناسبی را برای تکثیر باکتریها فراهم میکند. از طرفی دیگر بالا بودن سطح قندخون از مقابله گلبولهای سفید با باکتریها ممانعت به عمل میآورد.
سایر عوامل در کند شدن روند بهود زخمها
عوامل بسیاری در کند کردن روند بهبود زخمها وجود دارد که به تعدادی از آنها اشاره خواهیم کرد:
- نقص سیستم ایمنی بدن
یکی دیگر از مواردی که سبب دیر خوب شدن زخم افراد دیابتی میشود، نقص در سیستم ایمنی بدن است. بهبودی زخمها به تولید سلولهای جدید و نابودی سلولهای مرده نیاز دارد. این وظیفه بر عهده سیستم ایمنی بدن است. چنانچه میزان قندخون بالا باشد، سیستم ایمنی عملکرد مطلوبی نخواهد داشت. - واسکولوپاتی در زخم پای دیابتی
بیماری عروق محیطی ازجمله عوامل اصلی در ایجاد زخم پای دیابتی است. افزایش قند خون مزمن باعث آسیب عروق محیطی و اختلال در عملکرد سلولهای اندوتلیال میشود. - ایمونوپاتی در زخم پای دیابتی
سیستم ایمنی بدن با هایپرگلیسمی به خطر میافتد و تحقیقات نشان میدهد در سیستم ایمنی بدن اختلال ایجاد میشود تا سطح گلوکز سرم بیش از ۱۵۰ میلیلیتر در دسی لیتر شود. بنابراین، سطح بالای گلوکز خون منجر به پاسخ التهابی نامناسب و اختلال در ایمنی سلولی میشود.
تمامی این موارد موجب میشوند که روند بهبودی زخمها به تعویق بیافتد. بالا بودن میزان قندخون، کارکرد گلبولهای قرمز و سفید را با مشکل روبرو میکند. وظیفه گلبولهای قرمز، رساندن مواد مغذی به سلولها و وظیفهی گلبولهای سفید، مقابله با عفونتها است. بنابراین با نبود مواد مغذی و اکسیژن، ترمیم زخم و بهبودی زخمها به تعویق میافتد.
عوامل متعددی بیماران دیابتی را مستعد ابتلا به عفونت پای دیابتی (DFI: Diabetic foot infection) میکند که شامل نوروپاتی، واسکولوپاتی و ایمونوپاتی هستند.
درنتیجه بیماران دیابتی بیشتر در معرض عفونت پا قرار دارند که یک وضعیت خطرناک و ناتوانکننده اندام است که عمدتاً در دیابت کنترل نشده دیده میشود. عفونت بافت نرم بر کنترل دیابت تأثیر منفی میگذارد.
انواع زخم دیابتی
ایسکمیک
زخم ایسکمیک یا نارسایی شریانی یکی از انواع زخم پای دیابتیاست که وقتی جریان خون در سطح عروق متوسط و کوچک بدن مسدود میشود، در بدن رخ میدهد. این نوع زخم اغلب در اندامهای پایینی به وجود میآید. زمانی که جریان خون در بخشی از بدن قطع میشود، آن بافت بدن بدون اکسیژن و مواد مغذی شده و درنهایت باعث آسیب و مرگ در سطح سلولی خواهد شد. زمانی که یک بافت آسیب میبیند جریان خون نیز در آن قرار نمیگیرد و توانایی بهبود آن به طرز چشمگیری کاهش مییابد.
بهمنظور درمان زخم ایسکمیک باید مراحل زیر طی شود:
تسکین درد
- پیشگیری کردن از بروز زخمهای ایسکمیک دیگر
- حذف کردن هرگونه محرک که باعث تحریک زخم فعلی میشود.
- حفاظت کردن از پوست اطراف زخم و پیشگیری کردن از گسترش زخم پای دیابتی از نوع ایسکمیک
- از بین انسداد عروق در صورت امکان
نوروپاتی
حدود ۵۰% بیماران دیابتی در طی ۲۵ سال از شروع بیماری دچار علائمی از نوروپاتی محیطی میشوند که عامل خطر اصلی زخم پا است. نوروپاتی منجر به بی حسی و ضعف در ناحیه میشود.
افزایش قند خون، چربی خون، مقاومت به انسولین و استرس میتواند در نوروپاتی دیابتی نقش داشته باشد.
نورو ایسکمیک
یکی دیگر از انواع زخم های پای دیابتی، زخمهای نورو ایسکمیک هستند که این دسته از زخم پای دیابتی در زمانی اتفاق میافتد که فرد مبتلا به زخم پای دیابت هم به نوروپاتی محیطی و هم به ایسکمیک ناشی از بیماری شریان محیطی مبتلا شود. زخم نورو ایسکمیک نیز جزو انواع زخم های دیابتیاست که درمان آن نیاز به رعایت نکات خاصی دارد.
پیشگیری از بروز زخم پای دیابت
توجه به استراتژیهای پیشگیرانه برای کاهش خطر زخم پای دیابتیو همچنین خطر قطع عضو بسیار مؤثر است. از مهمترین این اقدامات و استراتژیها میتوان به آموزش بیمار برای ارزیابی پا برای بیماری عروق محیطی و نوروپاتی و… اشاره کرد.
- تمامی افراد دیابتی در معرض زخم دیابتی هستند. دیابتیها باید پس از هر استحمام به معاینه بدن خود بپردازند و در صورت مشاهده کوچکترین نشانه ای از زخم، سریعاً با روشهای مناسب به پیشگیری از وخامت زخم و گسترش زخم اقدام کنند.
- کاهش فشار پا با کمک گرفتن از کفشهای مخصوص و استفاده از کفی مناسب برای انطباق توزیع فشار به هر پا ضروری است.
- بهتر است با داشتن رژیم غذایی مناسب و ورزش منظم و روزانه، سطح قندخون خود را کنترل نمایید.
- افراد دیابتی از پوشیدن کفشها و جورابهای تنگ خودداری کنند و در کوتاه کردن ناخن ها دقت زیادی کنند تا از ایجاد هرگونه زخم جلوگیری کنند.
- یک فرد دیابتی باید به صورت منظم توسط پزشک ویزیت شود. حتی زمانی که هیچگونه عوارضی ندارید نباید از ویزیتهای دورهای و انجام آزمایشات دورهای غافل شوید.
- افراد دیابتی از استعمال دخانیات و مصرف نوشیدنی های الکلی خودداری کنند.
- رعایت بهداشت برای این افراد بسیار حائز اهمیت است. دیابتیها مستعد ابتلا به عفونتهای گوناگون هستند. لذا بهداشت شخصی را بسیار مورد توجه قرار دهند.
کلام آخر
داروهای مختلفی برای درمان دیابت و درمان زخم پای دیابتی وجود دارند. این داروها به تنظیم سطح قندخون فرد دیابتی کمک میکنند. گاهی پزشک برای درمان عفونت زخم دیابتی به تجویز آنتیبیوتیک اقدام میکند. آنتیبیوتیکها عفونت زخم را از بین برده و از گسترش عفونت جلوگیری میکنند. گاهی بیماران دیابتی از دردهای شدیدی در ناحیه زخم رنج میبرند که میتوانند تا بهبود زخم از داروهای مسکن تجویزی از سوی پزشک استفاده کنند. تمامی داروهای خوراکی و تزریقی درمان زخم دیابتی باید به دستور پزشک مصرف شوند و از مصرف خودسرانه دارو خودداری شود.
پژوهشهای معتبر نشان داده است که استفاده از پانسمان پیشرفته زخم مانند هیدرو فایبرها – هیدرو ژل ها – هیدرو کلوئید ها – آلژینات – و آلژینات نقره – پدهای جاذب – اسپری ها – پانسمان پودری و غیره برای بهبود زخم های دیابتی مناسب هستند. در نتیجه میتوانید از پانسمانهای نوین، برای افزایش سرعت بهبود زخم استفاده کنید.