با توجه به گسترش روزافزون دیابت در جامعه برخی از عوارض ناخوشایند این بیماری مانند زخم پای دیابتی نیز روندی افزایشی به خود گرفتهاند. ۲۵ درصد از بیماران مبتلا به دیابت در معرض دچار شدن به زخم پای دیابتی هستند. این زخمها به دلیل مزمن بودن و بهبود دیرهنگام، تأثیر قابل ملاحظهای بر کیفیت زندگی و سلامتی بیماران دیابتی دارند.
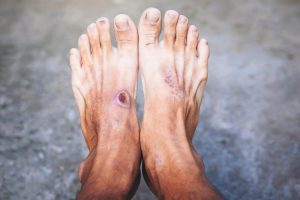
زخم پای دیابتی یکی از عوارض شایع دیابت است که به علت باز شدن بافت پوست و نمایان شدن لایههای زیرین ایجاد میشود. زخم پای دیابتی اغلب در انگشت شست پا پدیدار میشود و گاهی ناحیه زخم را تا استخوان تحت تأثیر قرار میدهد. به منظور کسب اطلاعات بیشتر در خصوص دلایل ابتلا به این بیماری، روش تشخیص و چگونگی درمان آن با این مقاله همراه شوید.
زخم پای دیابتی چیست؟
افراد مبتلا به دیابت مزمن و شدید در معرض ابتلا به زخم پای دیابتی هستند. دیابت در بلندمدت میتواند به اعصاب و رگهای پا آسیب برساند و منجر به بیحسی و کاهش درک احساس درد شود. درنتیجه، احتمال آسیبدیدگی پاها به دلیل عدم توانایی درک محرکهای آسیبزا مثل اشیای برنده، حرارت و یا فشار ناشی از کفش افزایش مییابد. حتی ممکن است در صورت ابتلا به زخم یا تاول در کف پا یا در زیر انگشتان پا متوجه وجود زخم نشوید و این حالت باعث بدتر شدن زخم گردد.
انواع زخمهای دیابتی
پزشکان با استفاده از سیستم طبقهبندی واگنر، شدت زخم پای دیابتی را در مقیاس ۰ تا ۵ ارزیابی میکنند:
زخم درجه ۰
- زخم بدون ضایعات باز است، در این حالت زخم ممکن است بهبود یافته باشد.
زخمهای درجه ۱
- زخم سطحی بوده و به لایههای زیرین نفوذ نکرده است.
زخم درجه ۲
- زخم عمیقتر شده و به تاندون، استخوان یا کپسول مفصل رسیده است.
زخمهای درجه ۳
- زخم لایههای عمیقتر را درگیر کرده و منجر به تشکیل آبسه، استئومیلیت یا تاندونیت شده است.
زخمهای درجه ۴
- قانقاریا در قسمتی از انگشتان پا یا پاشنه ایجاد شده است.
زخم درجه ۵
- کل پا تحت تأثیر بافت اسکار و قانقاریا قرار گرفته است.
دیابت عارضهای جدی
در این بخش به برخی از اثرات نامطلوب دیابت بر بدن اشاره داریم:
- انسداد رگهای خونی یا کاهش جریان خون
این امر موجب میشود تا مواد مغذی کمتری به پا برسد. بهبود زخم پای دیابتی در صورت نبود مواد مغذی کافی زمان بیشتری میبرد یا زخم در برابر مشکلاتی مانند عفونت آسیبپذیر میشود.
- تخریب مفصل
مفصلها به ویژه در ناحیه قوس تخریب میشوند. قوس در اثر این تخریب دیگر نمیتواند فشار را جذب کند و متلاشی شدن پوست اطراف نیز شروع میشود.
- عفونت استخوان
عفونت استخوان نمود نهایی تمام این اثرها و ابتلا به دیابت است. در این حالت متلاشی شدن بافت تا استخوان پیش میرود و عفونت ثانویه استخوان در بعضی موارد چارهای جز قطع کردن پا باقی نمیگذارد.
 ضعیف شدن استخوان
ضعیف شدن استخوان
ضعیف شدن استخوان به انحراف پا میانجامد که بدشکلی و در نتیجه تغییر روش توزیع فشار توسط پا را به دنبال دارد.
- زخم یا جراحت
پای بیماران دیابتی به دلیل از بین رفتن لایههای متعدد پوست به سادگی زخم میشود. التیام زخم پای دیابتی، که احتمالاً عفونی نیز میشود، نیاز به زمان زیادی دارد.
- تاول و پینه
تشکیل پینه یا تاول در میان بیماران دیابتی شیوع بسیار بالایی دارد. بیمار معمولاً در ابتدا با لکههای قرمز یا گرمی مواجه میشود که از فشار پوستی برطرف نشده و ناتوانی بیمار در احساس آن ناحیه ناشی میشود.
- آسیب عصبی
بیحسی، سوزش شدید، درد، سرما، سوزن سوزن شدن یا گزگز پا در زمان استراحت پیآمد آسیب عصبی است. این عصبها میتوانند تأثیری واقعی را بر حس “موقعیت” به جا بگذارند و این امر به نوبه خود باعث میشود تا مفصلها یا استخوانها به مرور زمان متلاشی شوند.